Важнейшим условием процветания и благополучия любой нации является состояние здоровья населения. В ходе разработки и реализации "Концепции долгосрочного социально-экономического развития РФ до 2020 года", приоритеты национальной политики стали постепенно смещаться с актуального в прежние годы технического производства на такие сферы как образование и здравоохранение граждан. Данному решению предшествовал тяжелый переходный период, выраженный как в преобразовании прежней модели здравоохранения, так и ухудшении демографической ситуации в стране. В настоящее время, меры, предпринимаемые Правительством РФ, направлены на предупреждение последствий демографического кризиса, а именно на развитие здравоохранения.
На следующем рисунке можно рассмотреть основные проблемы эффективности российской системы здравоохранения.
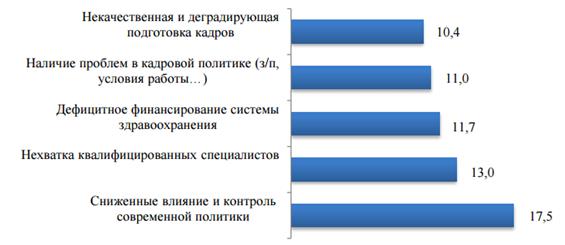
Рисунок 4. Значимые проблемы эффективности системы здравоохранения в РФ, %
На основании представленного рисунка можно сделать вывод, что снижение влияния и контроля современной политики, нехватка квалифицированных специалистов занимают наибольший удельный вес среди остальных проблем.
Результаты деятельности любой системы здравоохранения оцениваются по показателям здоровья населения и демографическим показателям, в т.ч. по ожидаемой продолжительности жизни (ОПЖ) и общему коэффициенту смертности (ОКС). Важно проанализировать в целом влияние государственных расходов, инвестируемых в систему здравоохранения, на здоровье население, поэтому будем использовать показатель ОКС. На рисунке 5 представлена динамика общего коэффициента смертности в России в период с 1980 по 2011 г. и прогнозы до 2020 г.
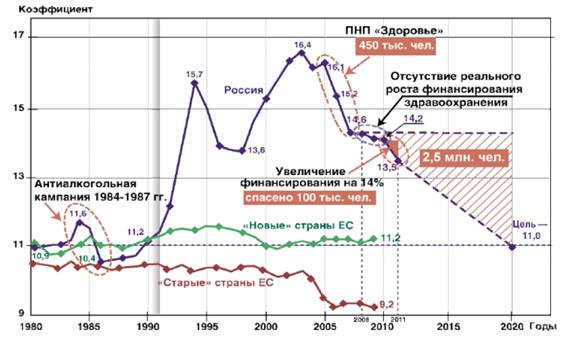
Рисунок 5. Динамика ОКС в «старых» и «новых» странах Евросоюза и РФ, прогноз ОКС до 2020г. в РФ
Реализация приоритетного национального проекта "Здоровье" в период 2005–2008 гг. и определенное улучшение социально-экономической обстановки в России снизили величину ОКС на 9% (с 16,1 до 14,6), что сохранило жизни 450 тыс. граждан нашей страны. Также показана величина ОКС — 11,0, которая принята за целевую в Концепции долгосрочного социально-экономического развития РФ на период до 2020 г. При снижении ОКС до уровня 11,0 к 2020 году будет спасено 2,5 млн жизней российских граждан. Однако для этого потребуется гораздо более интенсивное развитие системы здравоохранения.
По фактическим данным Росстата сформируем ожидаемую продолжительность жизни при рождении.
В таблице 6 показано, что за последние 7 лет ожидаемая продолжительность жизни увеличится на 2,3 года. Прогнозируется очень скромная динамика ожидаемой продолжительности жизни при рождении с весьма умеренным, практически линейным цепным приростом.
Таблица 6- Ожидаемая продолжительность жизни при рождении с 2013 по 2020гг.
|
Год |
ОПЖ, лет |
Абсолютный цепной прирост |
Абсолютный базисный прирост |
Цепной темп прироста |
|
2013 |
70,8 |
0,3 |
5,5 |
100,4 |
|
2014 |
71,2 |
0,4 |
5,9 |
100,6 |
|
2015 |
71,5 |
0,3 |
6,2 |
100,4 |
|
2016 |
71,9 |
0,4 |
6,6 |
100,5 |
|
2017 |
72,2 |
0,3 |
6,9 |
100,4 |
|
2018 |
72,5 |
0,3 |
7,2 |
100,4 |
|
2019 |
72,8 |
0,3 |
7,5 |
100,4 |
|
2020 |
73,1 |
0,3 |
7,8 |
100,4 |
На основании данных Организации Объединённых Наций, Всемирной организации здравоохранения и Всемирного банка, Американское агентство финансово-экономической информации Bloomberg представил рейтинг стран мира по показателю эффективности систем здравоохранения в 2016 году.
По итогам исследования выяснилось, что страной с самой эффективной системой здравоохранения является Гонконг, который набрал 88,9 балла. Средняя продолжительность жизни граждан страны составляет 83,98 года, стоимость медицинских услуг на душу населения — $ 2,021, доля расходов на здравоохранение — 5,4% от ВВП. В пятерку лидеров попали Сингапур, Испания, Южная Корея и Япония. Последнее место в рейтинге заняла Россия, и набрала 24,3 балла. Сейчас средняя продолжительность жизни граждан страны составляет 70,37 лет, стоимость медицинских услуг на душу населения — $ 893, доля расходов на здравоохранение — 7,07% от ВВП.
Таким образом, Российскую систему здравоохранения по отношению к развитым странам можно условно назвать отстающей и "догоняющей".
Расходы на здравоохранение в РФ в сравнении с другими государствами катастрофически малы. Россия тратит на финансирование данной сферы вдвое меньше стран «большой семерки»: США, Франция, Великобритания, Канада, Япония -7,1-7,9 % ВВП. Она отстает даже от развивающихся стран: в Венгрии, Польше, Болгарии и Эстонии власти расходуют 4,2-4,9 % ВВП.
Кроме того, России так и не удалось увеличить финансирование здравоохранения до минимальных стандартов Всемирной организации здравоохранения (ВОЗ) - 5,5-6 % ВВП.
Для выхода из этого положения нужен целый комплекс серьезных мер, включающий разработку концепции долгосрочного развития отечественного здравоохранения и полноценной правовой базы.
Не менее серьезным пороком российской системы здравоохранения является неэффективность механизма распределения средств бюджетов публично-правовых образований и государственных внебюджетных фондов. Зачастую средства не доходят до своих получателей либо используются не по целевому назначению. Система здравоохранения наряду со сферой образования, по мнению экономических аналитиков, являются самыми коррумпированными. С целью преодоления названной проблемы Указом Президента РФ от 7 мая 2012 г. № 597 «О мероприятиях по реализации государственной социальной политики» было решено повысить уровень оплаты труда отдельных работников социальных учреждений.
Важной задачей, стоящей перед современной системой здравоохранения России и другими странами мира, является достижение равного доступа ко всем видам медицинских услуг для каждого человека. Дорогостоящие виды медицинских услуг могут значительно повышать эффективность обследования и лечения по сравнению с традиционными методами, а в некоторых случаях они просто незаменимы. Однако возрастает ограниченность доступа к получению таких видов услуг для многих граждан, которые не располагают достаточными материальными средствами.
Данная проблема может быть частично решена путем применения программно-целевого финансирования расходов бюджета на здравоохранение, которое имеет дополняющий характер по отношению к проводимым в сфере здравоохранения структурным реформам. Они помогут открыть доступ к дорогим медицинским услугам для отдельных групп населения.
Не менее важную роль играет расширение деятельности и поддержка со стороны государства благотворительных фондов. Аккумулируемые ими средства идут на оказание медицинской помощи (в отечественных и зарубежных клиниках) лицам, которые в силу недостатка собственных сбережений не могут приобрести эти услуги.
Также важная проблема современной российской системы здравоохранения - нехватка квалифицированных кадров. На 1.01.2016 г. в медицинских организациях системы Минздрава России в субъектах Российской Федерации 580 431 врачей и 1 287 659 медицинских работников со средним профессиональным образованием. Согласно, аудиторской проверке Счетной палаты на сегодняшний день существует потребность во врачах и среднем медицинском персонале в количестве 55 тыс. и 88 тыс. человек.
Таким образом, реализуемые мероприятия по сокращению численности медицинских работников не соответствуют фактической ситуации в регионах и сложившейся потребности. Требуется анализ проводимых кадровых мер, и по итогам возможная их корректировка.
Таблица 7 – Численность работников в сфере здравоохранения за 2013-2015гг.
|
Годы |
Численность врачей |
Численность среднего |
||
|
медицинского персонала |
||||
|
всего, тыс. человек |
на 10 000 человек |
всего, тыс. человек |
на 10 000 человек |
|
|
|
населения |
|
населения |
|
|
2013 |
702,6 |
48,9 |
1518,5 |
105,7 |
|
2014 |
709,4 |
48,5 |
1525,1 |
104,3 |
|
2015 |
673,0 |
45,9 |
1549,7 |
105,8 |
Можно заметить, что за 2013-2014гг. численность врачей увеличилась на 6,8 тыс.чел., а в 2015г. резко снизилась на 36,4 тыс.человек. Вероятно, это связано с экономической ситуацией в стране, а именно с сокращением рабочих. Однако, численность среднего медицинского персонала постепенно возрастала.
Для решения проблемы дефицитного финансирования системы здравоохранения предлагается развитие следующих направлений:
- модернизация первичной медицинской помощи и именно ее амбулаторно-поликлинического уровня;
- упрощение механизмов финансирования с сокращением количества финансовых потоков в отрасли: переход на принципы одноканального финансирования и формирования на его основе полного тарифа на оказываемые медицинские услуги;
- максимальное использование финансово-экономических методов управления, направленных на мотивацию повышения эффективности деятельности всех субъектов системы;
- высокие темпы развития отраслей материального производства (создание 25 млн. новых, высокотехнологичных рабочих мест);
- устранение неравенства в объемах, качестве и доступности медицинских услуг городским и сельским жителям.
Поможем написать любую работу на аналогичную тему
Реферат
Проблемы финансирования и эффективности системы здравоохранения, пути их решения
От 250 руб
Контрольная работа
Проблемы финансирования и эффективности системы здравоохранения, пути их решения
От 250 руб
Курсовая работа
Проблемы финансирования и эффективности системы здравоохранения, пути их решения
От 700 руб

